QU’EST CE QUE LES GREFFES OSSEUSES DENTAIRES PRÉ-IMPLANTAIRES ?
POURQUOI ET COMMENT LES RÉALISER?
PAR LE DOCTEUR JÉRÔME WEINMAN, CHIRURGIEN DENTISTE À PARIS À GENÈVE.
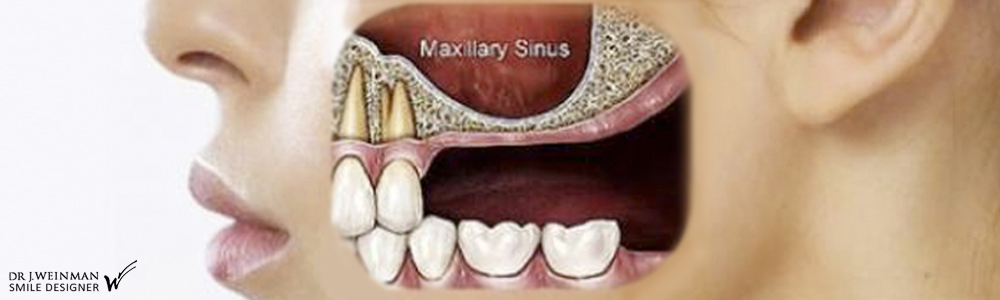
Les greffes osseuses dentaires sont indiquées lorsque la pose d’implants dentaires est impossible du fait d’un manque de volume osseux suffisant. Il existe plusieurs types de techniques de greffes osseuses avec des greffons osseux de différentes natures.
La greffe osseuse préimplantaire est une procédure indispensable en implantologie dentaire, visant à restaurer le volume osseux lorsque celui-ci est insuffisant pour accueillir des implants dentaires. Cette intervention garantit la stabilité, la fonctionnalité et la durabilité des implants en créant une base osseuse solide et optimale. Ces techniques sont fondamentales pour les patients présentant une perte osseuse significative, souvent due à des extractions dentaires anciennes ou à des pathologies parodontales.
Après une extraction dentaire ou la perte d’une dent, la résorption osseuse est un phénomène naturel. L’os alvéolaire, qui entoure et soutient les racines dentaires, dépend des stimulations mécaniques générées par la mastication. Lorsque cette stimulation cesse, l’os commence à se résorber progressivement. Ce processus entraîne une diminution notable de la largeur, de l’épaisseur et de la hauteur osseuse.
La pose immédiate d’un implant dentaire après extraction limite considérablement la résorption osseuse. Cela permet de préserver l’os natif et d’éviter des interventions supplémentaires comme les greffes osseuses. Lorsqu’il n’est pas possible de poser un implant immédiatement, une greffe osseuse devient souvent nécessaire pour recréer un support suffisant.
Les greffes osseuses permettent de reconstituer le volume osseux en largeur, en hauteur et en densité. Les matériaux utilisés peuvent être :
Ces techniques favorisent la régénération tissulaire et assurent un support optimal pour les implants.
Les greffes osseuses préimplantaires sont recommandées lorsque le volume d’os alvéolaire est insuffisant pour garantir une pose d’implant dentaire dans des conditions optimales, tant sur le plan mécanique que physiologique.
La décision de réaliser une greffe osseuse repose sur un diagnostic précis d’insuffisance osseuse. Ce diagnostic est établi grâce à une exploration approfondie réalisée par scanner 3D, notamment avec la technologie cone beam. Cet examen permet de mesurer avec précision le volume d’os disponible dans la zone destinée à accueillir les implants. Il permet également de détecter d’éventuels obstacles chirurgicaux, comme des structures anatomiques proches ou des kystes dentaires.
Les greffes osseuses sont incontournables dans les cas d’implantologie complexe, notamment pour :
Ces interventions permettent de répondre à des besoins variés et complexes, garantissant un taux de succès élevé pour la pose d’implants dentaires. Si vous souhaitez en savoir plus sur cette technique ou discuter de votre situation, n’hésitez pas à contacter notre cabinet à Paris ou Genève.
La pose d’un implant dentaire exige un volume d’os alvéolaire suffisant pour garantir une bonne cicatrisation, une vascularisation adéquate et réduire les risques de péri-implantite. L’os alvéolaire doit offrir un ancrage solide, assurant la pérennité des implants dentaires et des prothèses qui y sont attachées.
Cependant, certaines situations peuvent entraîner un volume ou une densité osseuse insuffisants :
Des structures anatomiques importantes peuvent également poser des contraintes :
Lorsque le volume ou la qualité de l’os est insuffisant, une greffe osseuse peut être réalisée pour rétablir les conditions nécessaires à la pose d’implants. Ces greffes peuvent inclure :
Ces procédures sont essentielles pour garantir un résultat durable, fonctionnel et esthétique. Pour des informations détaillées, consultez nos sections spécifiques sur les greffons et les techniques de greffes osseuses.
Les greffes osseuses dentaires sont essentielles pour restaurer le volume osseux nécessaire à la pose d’implants dentaires dans des conditions optimales. Les techniques employées varient selon la direction prédominante de la résorption osseuse. Voici les principales catégories :
Ces interventions peuvent être effectuées en cabinet dentaire sous anesthésie locale ou en clinique sous anesthésie générale, selon leur complexité.
Au maxillaire supérieur
À la mandibule (mâchoire inférieure)
Ces greffes permettent de rétablir le volume osseux nécessaire à une implantation dentaire fiable et durable. Pour des cas spécifiques ou des interventions complexes, une consultation approfondie et un diagnostic radiologique 3D sont indispensables. Contactez notre cabinet pour en savoir plus sur les solutions adaptées à vos besoins.
La résorption horizontale de l’os alvéolaire, qu’elle affecte les zones postérieures ou antérieures des mâchoires supérieures ou inférieures, nécessite une intervention spécifique pour restaurer l’épaisseur osseuse. Cette augmentation est essentielle pour permettre une pose d’implants dentaires stable et durable.
La technique de référence pour compenser le manque d’épaisseur est la greffe d’apposition avec une matrice transvissée ou Régénération Osseuse Guidée (ROG). Voici ses caractéristiques principales :
Selon le niveau de résorption et la configuration anatomique, plusieurs approches peuvent être envisagées :
Ces techniques sont principalement indiquées pour des patients dont l’os alvéolaire présente une largeur insuffisante. Une évaluation radiologique en 3D, grâce au scanner cone beam, est indispensable pour établir un diagnostic précis et sélectionner la technique appropriée.
Les résultats incluent une restauration durable du volume osseux, permettant une pose d’implants dans des conditions optimales et réduisant les risques de complications péri-implantaires.
Ces interventions font partie des avancées les plus significatives en chirurgie pré-implantaire et garantissent un haut niveau de succès dans les restaurations dentaires complexes. Pour plus d’informations, contactez notre cabinet à Paris ou Genève.
L’augmentation verticale du volume osseux est une intervention clé pour compenser une insuffisance de hauteur d’os alvéolaire. Elle garantit la stabilité et la durabilité des implants dentaires dans les cas de résorption osseuse importante.
Lorsque la hauteur d’os sous les sinus maxillaires est insuffisante, la technique du sinus lift est indiquée. Ce protocole compense le manque d’os causé par la pneumatisation naturelle des sinus après l’extraction ou la perte des molaires et prémolaires. La cavité sinusale, ayant gagné en volume au détriment de l’os alvéolaire, est comblée avec un greffon osseux.
Dans les cas de résorption verticale postérieure de la mandibule, une greffe d’apposition avec matrice transvissée est réalisée. Cette méthode repose sur l’utilisation de grilles en titane fixées par des vis pour protéger le greffon osseux de la pression exercée par les tissus mous. Cette protection est cruciale pour favoriser la vascularisation (angiogenèse) et réduire la résorption du greffon pendant la cicatrisation.
Ces techniques avancées d’augmentation verticale permettent de restaurer le volume osseux nécessaire pour la pose d’implants dentaires, même dans des cas de résorption importante. Elles sont adaptées en fonction de la localisation et des besoins spécifiques du patient.
Suite à une résorption horizontale de l’os alvéolaire postérieur ou antérieur des mâchoires inférieures ou supérieures, la greffe osseuse de compensation du manque d’épaisseur d’os alvéolaire implantaire de référence est la technique de greffe d’apposition avec une matrice transvissée ou ROG ( régénération osseuse guidée). Une grille métallique en titane est fixée par des vis d’ostéosynthèse sur le pourtour de la lacune d’os alvéolaire. Cette grille guide l’ostéosynthèse et soulage le greffon osseux de la pression des tissus mous. On sait que cette pression contrecarre la néo angiogénèse. Donc, limiter la pression sur le greffon équivaut à favoriser la fabrication d’un nouveau réseau vasculaire et par conséquent limiter la résorption du greffon induite par cette pression pendant la cicatrisation.
Ce type de greffe est réalisée sur les parois verticales externes des maxillaires supérieurs et inférieurs lorsque l’os n’est pas assez épais.
Pour autant les techniques de greffes horizontales sont variées:
La greffe osseuse par comblement alvéolaire est une intervention réalisée immédiatement après une extraction dentaire. Son objectif principal est de prévenir la résorption osseuse, à la fois horizontale et verticale, qui suit naturellement la perte d’une dent. Cette technique est essentielle pour préserver le volume osseux nécessaire à la pose future d’implants dentaires.
Après l’extraction, les alvéoles dentaires (les cavités où étaient logées les dents) sont remplies avec un greffon. Ce greffon peut être :
Cette procédure est particulièrement indiquée pour les patients nécessitant des implants dentaires dans des zones où le volume osseux risque d’être insuffisant à moyen ou long terme. En intervenant immédiatement après l’extraction, elle garantit une base osseuse solide pour des restaurations dentaires optimales.
Pour plus d’informations sur cette technique et pour déterminer si elle est adaptée à votre cas, contactez notre cabinet dentaire spécialisé à Paris ou Genève.
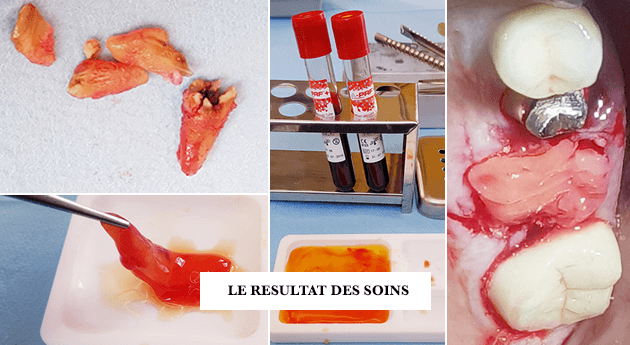
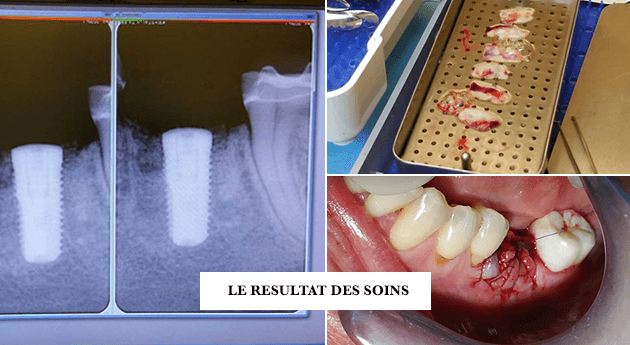
Les greffes osseuses pré-implantaires jouent un rôle crucial dans la préparation des mâchoires à la pose d’implants dentaires. Deux grandes techniques se distinguent, chacune ayant des caractéristiques spécifiques adaptées aux besoins du patient. Le choix du greffon osseux dépend de plusieurs facteurs, notamment la qualité de l’os résiduel, la localisation et les préférences du chirurgien.
Les autogreffes, ou greffes autologues, impliquent le prélèvement d’un greffon osseux directement sur le patient. Cette technique est reconnue pour son efficacité, car elle utilise l’os naturel du patient, garantissant une biocompatibilité optimale et une forte capacité de régénération.
Sites de prélèvement extrabuccal :
Sites de prélèvement intrabuccal :
Dans ces cas, deux temps opératoires sont nécessaires : un pour le prélèvement du greffon et un autre pour sa fixation au site receveur. Bien que cette méthode soit très efficace, elle nécessite une expertise chirurgicale et une gestion des suites opératoires pour le site de prélèvement.
Ces greffes utilisent des matériaux externes, fabriqués ou collectés, éliminant ainsi la nécessité d’un prélèvement osseux sur le patient. Elles sont moins invasives et nécessitent un seul site opératoire.
Dans ce protocole, l’unique site opératoire est celui de la greffe. Une prise de sang peut également être réalisée pour préparer des PRF (Platelet-Rich Fibrin), qui enrichissent le site en facteurs de croissance pour accélérer la régénération osseuse.
Autogreffes :
Greffes sans prélèvement :
Le choix de la technique et du type de greffon dépend des besoins spécifiques du patient et du diagnostic réalisé par le chirurgien. Les greffes sans prélèvement sur le patient sont souvent privilégiées pour leur simplicité et leur confort, tandis que les autogreffes restent une option de choix pour les cas nécessitant une régénération maximale.
Pour toute question ou pour déterminer la meilleure option pour votre situation, contactez notre cabinet dentaire spécialisé à Paris ou Genève.
La greffe osseuse dentaire est une intervention chirurgicale délicate réalisée sous anesthésie locale ou générale, avec ou sans sédation intraveineuse. Voici les étapes principales de l’opération :
Fixation du Greffon :
Le chirurgien-dentiste prépare la zone receveuse et immobilise le greffon à l’aide de techniques spécifiques selon le type de greffe (autogreffe, allogreffe, xénogreffe). Pour optimiser la cicatrisation, un apport de PRF (Plasma Riche en Fibrine) peut être ajouté.
Pose des Implants Dentaires :
Les suites opératoires dépendent de plusieurs facteurs, tels que la complexité de l’intervention, le type de greffon et les conditions individuelles du patient. Voici les aspects à anticiper :
Pour favoriser une cicatrisation optimale, il est essentiel de suivre ces recommandations :
Bien que les risques soient faibles, une infection du greffon est possible dans 5 à 10 % des cas. Les facteurs de risque incluent :
Les infections peuvent entraîner une perte partielle du greffon et nécessiter un traitement antibiotique ou un curetage osseux. En cas de doute, contactez immédiatement votre chirurgien.
La greffe osseuse dentaire est une intervention fiable, mais qui nécessite une collaboration étroite entre le patient et l’équipe chirurgicale pour minimiser les risques et maximiser les résultats. Suivez les recommandations avec rigueur pour une cicatrisation rapide et efficace.






Pour offrir les meilleures expériences, nous utilisons des technologies telles que les cookies pour stocker et/ou accéder aux informations des appareils.
Le fait de ne pas consentir ou de retirer son consentement peut avoir un effet négatif sur certaines caractéristiques et fonctions.


